目次
 「子宮筋腫がある」と健診で指摘されたとき、多くの方が不安を感じるのではないでしょうか。
「子宮筋腫がある」と健診で指摘されたとき、多くの方が不安を感じるのではないでしょうか。
良性の腫瘍とはいえ、放置していいのか、治療が必要なのか、判断に迷うこともあるでしょう。
実は、子宮筋腫は女性の4人に一人が持っているといわれるほど頻度の高い疾患です。症状がなく一生気づかずに過ごす方も少なくありません。
この記事では、子宮筋腫と診断されたときに知っておきたい「経過観察でいい場合」と「治療が必要な場合」の違いについて、産婦人科専門医の立場から詳しく解説します。
子宮筋腫とは?基本的な知識
子宮筋腫は、子宮の壁にできる良性の腫瘍です。
子宮の壁は「平滑筋」という筋肉でできていますが、その筋肉の細胞が増えていき、コブのような塊になったものが子宮筋腫です。
悪性の腫瘍(子宮肉腫)とは異なり、周囲との境界がはっきりしています。通常は周辺の臓器に食い込んだり転移したりすることはなく、命にかかわることはほとんどありません。
子宮筋腫ができる場所による分類
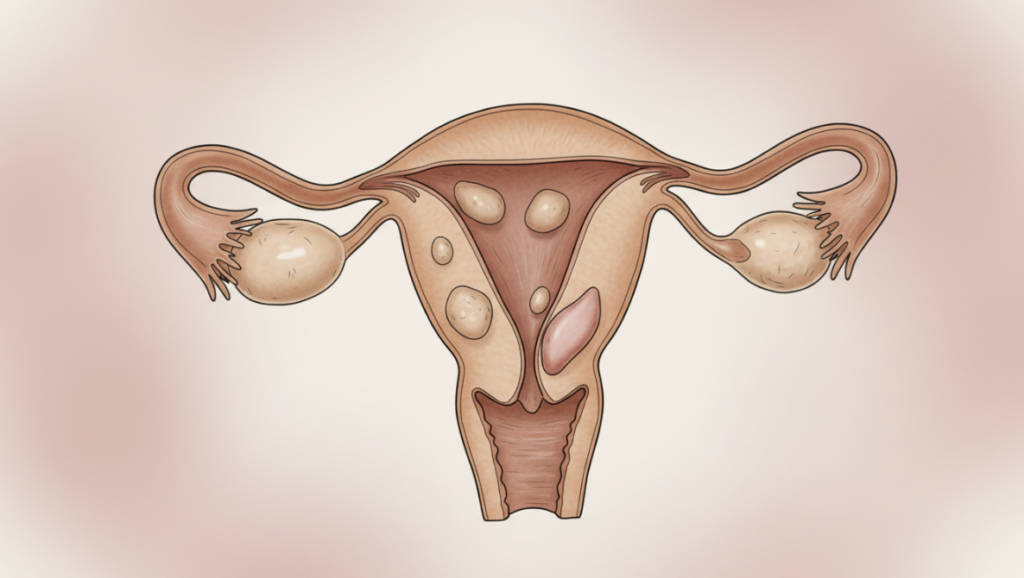
子宮筋腫は発生する部位によって、大きく3つのタイプに分類されます。
- 漿膜下筋腫・・・子宮の外側にできるタイプ。月経痛や過多月経などの症状は出にくいですが、大きくなると膀胱や腸など周辺の臓器を圧迫することがあります。
- 筋層内筋腫・・・子宮の壁の中にできるタイプ。最も多く見られる筋腫です。
- 粘膜下筋腫・・・子宮の内側(子宮腔)に向かって突き出るタイプ。小さくても過多月経や月経痛などの症状が出やすく、貧血になりやすいのが特徴です。
筋腫の場所や大きさ、個数によって症状の強さが異なります。診断時にはこれらの情報を詳しく確認することが大切です。
子宮筋腫の頻度と年齢
30歳以降になると約30%の女性が子宮筋腫を持っているともいわれています。
特に30代から40代の女性では3~4人に1人の割合で何らかの子宮筋腫が存在するとされており、珍しくありません。
子宮筋腫は女性ホルモン(エストロゲン)によって発育するため、閉経までは徐々に大きくなったり増えたりしますが、閉経を迎えると女性ホルモンが急激に低下するため、通常は子宮筋腫は徐々に小さくなります。
経過観察でいい場合とは?
子宮筋腫と診断されても、すべての方に治療が必要なわけではありません。
原則として、子宮筋腫は命にかかわる病気ではないため、特につらい症状がなければ治療の必要はなく、経過観察となります。
経過観察が適している条件
以下のような場合は、すぐに手術などの治療ではなく、定期的な検診を受けながら様子を見ていくことが一般的です。
- 日常生活に支障をきたすような症状がない
- 筋腫のサイズがそれほど大きくない(手拳大以下)
- 貧血の症状がない、または軽度で鉄剤で改善する
- 急速な増大傾向が見られない
- 妊娠を希望していない、または筋腫が妊娠に影響しない位置にある
無症状の方も多く、検診などで初めて指摘されることもあります。そのような場合は、焦らずに定期的な経過観察を続けることが大切です。

閉経が近い場合の対応
閉経が間近い年齢の方の場合、子宮筋腫は閉経後に自然に縮小することが期待できます。
女性ホルモンの分泌が低下すると筋腫の発育が止まり、多くの場合は小さくなっていきます。そのため、閉経が近い方で症状が軽い場合は、経過観察を選択することが多くなります。
ただし、閉経後に筋腫が増大する場合は、稀ですが子宮肉腫という悪性腫瘍の可能性も考慮する必要があります。閉経後もしばらくは定期的な検診が重要です。
治療が必要になる場合とは?
では、どのような場合に治療を検討する必要があるのでしょうか。
治療が必要なのは、子宮筋腫の症状を「つらい」と感じているときや、その症状で日常生活に支障があるときです。
治療を検討すべき主な症状
以下のような症状がある場合は、治療を検討する必要があります。
①月経に関する症状
- 生理の量が多い(ナプキンが1~3時間おきに交換が必要)
- 多い出血が7日以上続く
- 夜間もナプキンやタンポンの交換が必要
- 大きな血の塊が混じる
- 鉄欠乏性貧血がある
過多月経によって貧血が進行すると、めまいや立ちくらみ、疲れやすさなどの症状が現れます。鉄剤を補給しても貧血が改善しない場合や、日常生活に支障が出る場合は治療を検討します。
②子宮筋腫による圧迫症状
- 頻尿
- 尿失禁(階段を降りるときなどに尿が漏れる)
- 排尿困難(尿が出にくい)
- 便秘
- 腰痛
子宮は狭い骨盤の中にあるため、筋腫が大きくなると膀胱や腸などの周囲臓器を圧迫します。これらの症状が現れることがあります。
③その他の症状
- 下腹部に固いものが触れる
- 不妊症(なかなか妊娠しない)
- 流産や早産のリスク
子宮筋腫が不妊の原因となることもあるため、妊娠を希望している場合は早めに医師とよく相談することが大切です。
サイズや増大傾向による判断
症状がなくても、以下のような場合は治療を考慮します。
- 筋腫のサイズが大きい(手拳大以上)
- 増大傾向が著しい
- 閉経後に増大する(子宮肉腫の可能性を考慮)
ただし、治療に年齢のリミットはありませんので、焦らずに治療法を検討する時間があります。
子宮筋腫の治療方法
治療が必要と判断された場合、いくつかの選択肢があります。
治療方法は、症状の種類や程度、筋腫の大きさや位置、年齢、妊娠希望の有無などを総合的に判断します。
薬物療法
薬物療法には、大きく分けて「対症療法」と「偽閉経療法」の2つがあります。
対症療法
症状を和らげることを目的とした治療です。
- 鉄剤・・・過多月経による貧血に対して処方されます。
- 鎮痛剤・・・月経痛などの疼痛コントロールに使用します。
- 低用量ピル・・・月経困難を軽減する目的で使用されます。子宮筋腫自体を小さくする治療ではありませんが、女性ホルモンの量を一定にコントロールすることで、筋腫の成長を止めたり症状を緩和したりする効果が期待できます。
- 子宮内黄体ホルモン放出システム(ミレーナ)・・・子宮内に装置を挿入し、黄体ホルモンを持続的に放出することで子宮内膜を薄くします。過多月経や月経困難を軽減します。
偽閉経療法
女性ホルモンの分泌を抑える薬を用いて月経を一時的に止め、子宮筋腫を小さくする治療です。
GnRHアゴニストやアンタゴニストといわれる薬剤を使用しますが、更年期様の症状や骨量減少などの副作用があります。連続投与できる期間は6か月と決められています。
薬の投与を中止すると筋腫が元の大きさに戻ってしまうため、閉経間際の方や手術前に筋腫を小さくする目的で行うことが一般的です。
手術療法
薬物療法で効果がみられない場合や、患者さんご本人が希望された場合に検討される治療法です。
子宮全摘術
子宮そのものを摘出する手術です。妊娠を希望されていない方が適応となります。
開腹手術、腹腔鏡下手術やロボット支援下手術、腟式手術の3種類があり、筋腫の大きさや患者さんの状況などから手術方法を検討します。近年は腹腔鏡手術が普及し、患者さんの負担が少ない低侵襲手術が広く行われています。
子宮筋腫核出術
筋腫のみを取り除く手術です。妊娠の希望や子宮温存を希望されている方が適応となります。
開腹手術、腹腔鏡下手術、子宮鏡下手術の3種類があります。子宮鏡下手術は開腹することなく手術が可能ですが、適応となるのは子宮内腔にできる粘膜下筋腫であり、適応となる大きさにも制限があります。
子宮自体を残すため、将来的に子宮筋腫が再発する可能性があることは理解しておく必要があります。
その他の治療法
- 子宮動脈塞栓術(UAE)・・・子宮動脈に詰め物をして筋腫を小さくする治療法です。子宮を温存できますが、治療後の妊娠にリスクがあることや、将来的に手術が必要になる可能性があります。治療後6か月程度して詰め物が溶け血流が再開すると、月経が再開し、月経量が再度増えてきたり、筋腫が再増大するリスクがあります。
- マイクロ波子宮内膜焼灼術(MEA)・・・マイクロ波で子宮内膜を焼くことで過多月経の症状を改善する治療法です。妊娠を希望していないが子宮を温存したい方が適応となります。対応している医療機関は限られます。
定期検診の重要性
経過観察を選択した場合でも、定期的な検診は欠かせません。
子宮筋腫の状態を定期的にチェックすることで、症状の変化や筋腫の増大傾向を早期に把握できます。
定期検診で確認すること
- 筋腫のサイズや個数の変化
- 症状の有無や程度
- 貧血の有無(必要に応じて血液検査)
- 子宮肉腫など悪性腫瘍の可能性の評価
内診と超音波検査(エコー検査)を行えば、筋腫があるかどうかや状態は当日外来ですぐにわかります。必要に応じてMRI検査を行うこともあります。
検診の頻度
一般的には、症状がない場合は6か月~1年に1回の検診が推奨されます。
症状がある場合や筋腫が大きい場合は、3か月~6か月に1回など、より頻繁な検診が必要になることもあります。
医師の指示に従い、定期的に受診することが大切です。
受診時に伝えるべきこと
受診の際は、以下の情報をメモして伝えるとスムーズです。
- いつから症状があるか
- どんなときに症状が強くなるか
- 月経量や痛みの程度、貧血の有無(健康診断の結果を持参すると参考になります)
- 日常生活への影響
- 妊娠希望の有無
些細なことでも気になることがあれば、遠慮なく相談してください。
まとめ
子宮筋腫は珍しくなく、多くの女性が持っている良性の腫瘍です。
症状がなければ経過観察で問題ありませんが、過多月経や貧血、圧迫症状など日常生活に支障が出る場合は治療を検討する必要があります。
治療方法は、薬物療法から手術療法まで複数の選択肢があり、症状や年齢、妊娠希望の有無などを総合的に考慮して決定します。
大切なのは、定期的な検診を受けながら自分の体の状態を把握し、必要なタイミングで適切な治療を受けることです。
「これって普通?」と思うことでも、気軽に相談できる環境が整っています。
あゆみレディースクリニック高田馬場では、高田馬場駅から徒歩1分という便利な立地で、WEB予約・LINE予約に対応しています。すべての医師が女性であるため、婦人科特有の悩みも相談しやすい環境です。
生理痛や生理不順、不正出血やおりものの変化など、「病院に行くほどかな…」と迷うような症状でも、まずは気軽にご相談ください。
症状に応じて適切な医療機関への紹介も行っており、「まず最初に相談する場所(かかりつけ)」として安心してご利用いただけます。
我慢せず、早めの相談が安心につながります。
著者情報

院長 佐藤 歩美
経歴
横浜市立大学医学部 卒業
NTT東日本関東病院 勤務
総合母子保健センター 愛育病院 勤務
ベビースマイルレディースクリニック有明 副院長などを経て 現在に至る
資格・所属学会
日本産科婦人科学会 産婦人科専門医
日本周産期・新生児医学会 周産期(母体・胎児)専門医
女性医学学会 女性ヘルスケア専門医
日本性感染症学会 認定医
日本抗加齢医学会 認定医
日本医師会 認定産業医









